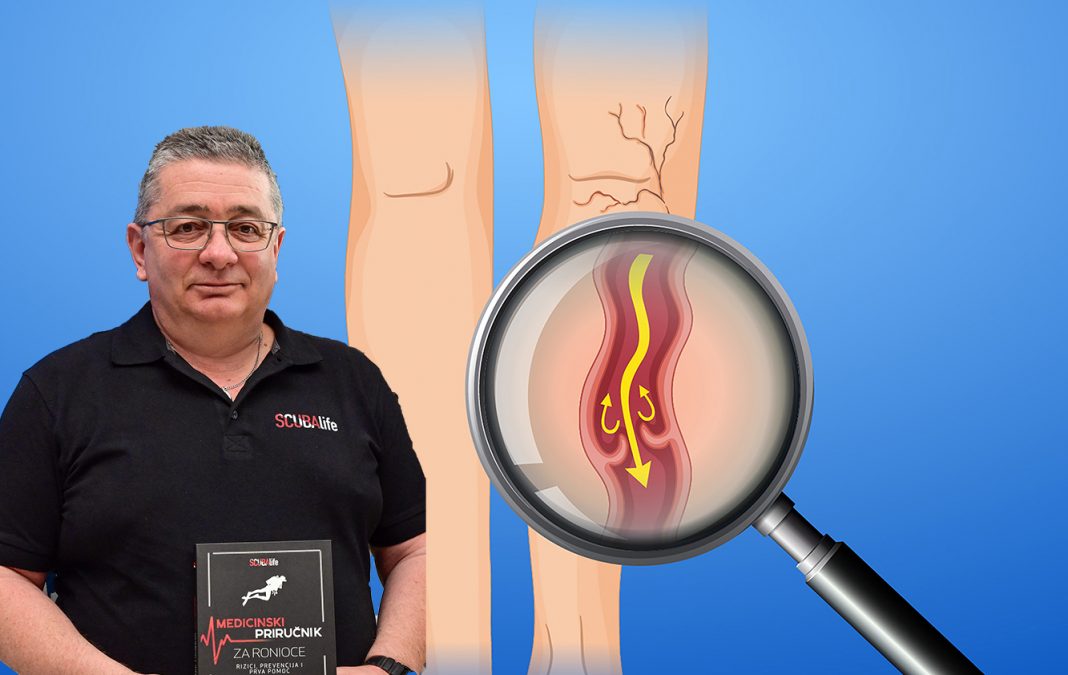
Poremećaj u venama može se javiti bilo gdje u tijelu, ali najčešće se to događa u nogama.
Venski sistem nogu dijeli se na tri sliva koji međusobno komuniciraju: površinski, duboki i sistem perforatora koji ih povezuju omogućujući da se krv iz površinskog venskog sliva prenosi u duboke vene i dalje ide prema srcu. Da se taj prirodni protok odvija neometano neophodno je kretanje i tjelovježba, stiskanje mišića (takozvana mišićna pumpa). Mišići svojim radom tjeraju vensku krv ka srcu – “uzbrdo“. No tome se suprotstavlja sila zemljine teže s tendencijom povratka venske krvi ka periferiji. Taj trend sprečava sistem zalistaka koji poput jednosmjernih ventila osiguravaju krvi protok u smjeru ka srcu. Svakom relaksacijom mišića potkoljenica pada tlak u dubokim venama omogućavajući prelivanje krvi iz površnih vena u duboke. I tu postoje zalisci koji osiguravaju da se ne dogodi obrnuti tok krvi. Kao i svi ventili, tako se i venski zalisci mogu pokvariti.
Bolesti vena
Iz više razloga može se dogoditi da zalisci više ne zatvaraju u potpunosti promjer vena. Tada se krv nakuplja u donjem dijelu potkoljenica gdje se vene šire i nastaju proširenja (insuficijencija vena), proširene površinske potkožne (teleangiektazije ili spider vene i retikularne vene), “čvorovi” (varikoziteti) i venska tromboza, odnosno stvaranje ugrušaka u venama. U daljnjem razvoju bolesti vena navedene promjene se šire ushodno zahvaćajući sve više vena potkoljenica i natkoljenica koje se šire i postaju vidljive.
Varikozne vene su izvijugane, proširene vene na nogama uzrokovane povišenim tlakom unutar venskog sistema. S vremenom postaju sve šire uzrokujući niz zdravstvenih problema, od osjećaja težine i umora u nogama, svrbeža, probadanja, noćnih grčeva, sindroma nemirnih nogu i bolova. Okolna koža postaje tamnija (hiperpigmentirana) uz razvoj hipostatskog dermatitisa, a u konačnici se mogu otvoriti rane (venski ulkusi) koje vrlo teško i usporeno cijele ili nikada ne zacijele značajno ugrožavajući kvalitetu.
Proširene kapilare i vene vrlo su česte u našem podneblju, češće kod žena, ali sve češće i kod muškaraca, što je uvjetovano dugim stajanjem i sjedenjem, debljinom, tjelesnom neaktivnošću. Probleme proširenih vena dijagnosticiramo kliničkim pregledom i uz pomoć ultrazvučnog kolor-doplera. Kada se na mjestu varikoziteta pojavi crvenilo praćeno bolom, govorimo o upali vena (tromboflebitisu).
Duboka venska tromboza (DVT) je zgrušavanje krvi u dubokim venama potkoljenice, natkoljenice ili zdjelice. Nastaje u stanjima koja pogoršavaju vensku cirkulaciju, dovode do oštećenja i disfunkcije unutarnje stijenke krvne žile (endotela) ili u stanjima pojačanog zgrušavanja krvi (hiperkoagulabilnosti). Nekada su razlozi za nastanak banalni. Primjerice dugi, višesatni let avionom ili vožnja automobilom bez povremenog kretanja. Ili dehidracija, osobito uz dugo sjedenje. A uzrok može biti i dugotrajno ležanje kod raznih bolesti i kirurških intervencija, ozljeda krvne žile ili neki lijekovi. Uz navedenu pretragu kolor doplerom potrebno je učiniti i krvnu pretragu na prisustvo D-dimera. Visoke razine ukazuju na moguću trombozu, ali ne nužno, dok normalan D – dimer praktično isključuje trombozu.
Ako se tromboza ne liječi pravilno i na vrijeme postoji mogućnost da se ugrušak odvoji i završi u plućima, što nazivamo plućnom embolijom (PE). Ona može biti manjeg opsega, ali i masivna i tada je to po život opasno stanje. Uobičajeni simptomi tromboze su oticanje stopala, gležnja ili noge uz bol u stopalu ili nozi, a kada se nakon toga pojavi izuzetno oštra bol u grudnom košu uz otežano disanje i moguću promjenu svijesti, to je simptom embolizacije pluća što zahtjeva hitne medicinske procedure pa nema mjesta odlaganju odlaska na hitni bolnički prijem.
Liječenje bolesnih vena je vrlo kompleksno, osobito kada nastane upala – tromboflebitis i kada nastane kronični venski ulkus, a liječenje u konzilijarnom pristupu vodi vaskularni kirurg uz uključivanje i drugih stručnjaka po potrebi (dermatolog, liječnik hiperbarične medicine, infektolog i drugi). Osnovna terapija je nošenje kompresijskih čarapa, medikamentozna terapija lijekovima koji razrjeđuju krv (antikoagulansi – Heparin, Martefarin, Xarelto, Pradaxa, Eliquis, Aspitrin i drugi, venoaktivnim lijekovima (Detralex i drugi), heparinskim gelovima, antibioticima, držanje noge na povišenom te promjena stila života, smanjenje tjelesne težine i drugo.
Čimbenici rizika za DVT uključuju sljedeće:
· Starija dob (rizik raste nakon 40. godine)
· Pretilost (definirana kao indeks tjelesne mase veći od 30)
· Upotreba estrogena (bilo hormonska kontracepcija ili hormonska nadomjesna terapija)
· Trudnoća (uključujući postporođajno razdoblje)
· Trombofilija (abnormalno povećana sklonost krvi zgrušavanju)
· Prethodna venska tromboembolija (VTE) ili obiteljska povijest VTE
· Aktivna zloćudna bolest
· Ozbiljna medicinska bolest
· Nedavna operacija, hospitalizacija ili trauma
· Ograničena pokretljivost
· Središnja venska kateterizacija (prisutnost katetera u prsima, za korištenje u davanju lijekova ili hranjivih tvari i/ili vađenju uzoraka krvi)
· Između 75 posto i 99 posto onih koji razviju VTE povezanu s putovanjem imalo je više od jednog od ovih čimbenika rizika.
RONJENJE
Pluća imaju mnoge funkcije u vašem tijelu, osim samo opskrbe krvi kisikom. Jedna od njihovih drugih važnih uloga je filtriranje venske krvi koja se vraća iz tijela. Venski sustav karakterizira sporiji protok krvi od arterijskog sustava, što pridonosi povremenom stvaranju krvnog ugruška (poznatog kao “periferna venska tromboza”) koji bi se mogao transportirati u pluća i čak uzrokovati plućnu emboliju (ili začepljenje u plućnim krvnim žilama).
DVT nije povezana s ronjenjem, ali ronioci često putuju na udaljena ronilačka odredišta, a putovanje je značajan faktor rizika za DVT, ako traje više sati, bilo avionom ili vozilom. Stoga se preporučuje da se u zrakoplovu više puta ustane i prohoda, a da se vožnja automobilom prekida barem svakih dva sata i tada prohoda uz rehidraciju vodom. Po dolasku na odredište nikako ne bi smjeli roniti odmah, već nakon laganog kretanja i tjelovježbe uz rehidraciju. Ako se ne pojave nikakve tegobe u nogama i grudnom košu – dobro more. Ako mirno sjedite 90 minuta, protok krvi u vašem potkoljenici pada za pola, a to udvostručuje vaše šanse za razvoj krvnog ugruška. Za svaki dodatni sat koji provedete sjedeći rizik od krvnog ugruška povećava se za 10 posto.
Ugrušak koji nastaje kod DVT također može uzrokovati moždani udar kod osoba s perzistirajućim foramen ovale (PFO, rupa u stijenci između atrija — pogledajte “Medicinski priručnik za ronioce” za detalje o ovom stanju); u tom slučaju ugrušak putuje kroz vene do desne pretklijetke srca, prolazi kroz PFO i zatim putuje kroz arterije do mozga.
Većina venskih tromboembolija (VTE) povezanih s putovanjem zrakoplovom javlja se unutar dva tjedna od leta i rješava se unutar osam tjedana. Ako se ne liječi, DVT koji počinje u potkoljenici proširit će se u bedro i zdjelicu u oko 25 posto slučajeva. Neliječeni DVT bedra i zdjelice ima oko 50 posto rizika da dovede do PE, što je najozbiljnija komplikacija DVT-a. Mnogi slučajevi DVT su asimptomatski i nestaju spontano. Međutim, DVT se često ponavlja kod osobe koja je imala jednu epizodu tog stanja.
Visina je također faktor rizika od razvoja DVT-a povezanog s putovanjem. Ljudi koji su ili vrlo niski – manji od 1,6 metara – ili vrlo visoki – više od 1,9 metara – čini se da su izloženi povećanom riziku kao rezultat njihove nemogućnosti da prilagode svoja sjedala dovoljno da se prilagode njihovoj visini. Osim učinaka nepokretnosti, niži putnici mogu trpjeti veći nego inače pritisak ruba sjedala na stražnju stranu koljena, a viši putnici mogu biti skučeni zbog nedovoljnog prostora za noge. Svi ovi čimbenici mogu pridonijeti ozljedi dubokih vena, venskom zastoju i aktivaciji mehanizama zgrušavanja krvi.
Oni koji su pod povećanim rizikom od DVT-a trebali bi nositi kompresijske čarape kad god lete ili voze na velike udaljenosti i trebali bi se posavjetovati sa svojim liječnikom o mogućoj dobrobiti uzimanja sredstva za sprječavanje ugrušaka kao što je aspirin.
Učinak bolesti vena na ronjenje
Svaka osoba kojoj je dijagnosticiran akutni DVT ili koja uzima antikoagulanse treba se suzdržati od ronjenja do prolaska problema i stabilizacije bez simptoma. Možda je moguće vratiti se sigurnom ronjenju nakon DVT-a, ali procjenu sposobnosti za ronjenje mora napraviti liječnik podvodne medicine na individualnoj osnovi, uz suradnju s vaskularnim kirurgom po potrebi.
Petogodišnja smrtnost od svih uzroka kod pojedinaca koji su pretrpjeli PE zbog temeljnih čimbenika rizika je veća od 30 posto. A plućna hipertenzija – povišeni tlak u arterijama koje nose krv iz srca u pluća, stanje koje ograničava nečiju sposobnost vježbanja – često traje kod osoba koje su imale PE, čak i nakon uspješnog liječenja. Stoga svako određivanje sposobnosti za ronjenje onih koji su imali PE mora uključivati procjenu njihove plućne funkcije, temeljnih stanja, antikoagulacijskog statusa, podnošljivosti napora (ergometrija) i srčanog statusa.
Postoje li epidemiološki dokazi koji povezuju SCUBA ronjenje i povećani rizik od VTE? Pregledom medicinskih baza podataka nisu pronađene studije slučaja ili analize rizika koje bi izvijestile o povećanom riziku od VTE povezanog s ronjenjem. Međutim, opisani su slučajevi tromboze i PE nakon dekompresijske bolesti (DCS). Nisu pronađene biološke abnormalnosti povezane s VTE. Dakle, DCS može biti uzrok VTE i PE.
Hemodinamika i protočnost (viskoznost) krvi
Ronjenje uzrokuje nekoliko plućnih i kardiovaskularnih promjena. Izloženost hladnoći tijekom ronjenja uzrokuje perifernu vazokonstrikciju (stiskanje krvnih žila), što zauzvrat povećava srčano naknadno opterećenje, dodatno pojačano vazokonstrikcijskim učinkom kisika čiji parcijalni tlak raste s dubinom ronjenja. Već i samo uranjanje tijela rezultira povećanim volumenom plazme za oko 10% zbog hidrostatskog pritiska u kombinaciji s kompresijskim učinkom neoprenskog ronilačkog odijela i redistribucijom krvi s periferije u prsnu šupljinu. To povećava srčano predopterećenje te izlučivanje natrija i vode u bubregu gotovo četiri puta (“ronilačka diureza”). Zbog toga se volumen plazme smanjuje, povećava se hematokrit u krvi za 5%, što povećava rizik od VTE. Ovo osobito vrijedi za učestala dubinska ronjenja. Međutim, u povremenom rekreacijskom ronjenju (do najviše 30 metara i kraće od jednog sata) gubitak plazme uzrokuje samo vrlo umjerenu hemokoncentraciju (1-2.4%) te se ne može se utvrditi jasan odnos između promijenjene viskoznosti krvi i pojave tromboze.
Prijavljeni slučajevi gastrointestinalne VTE nakon DCS-a ukazuju na povezanost između DCS-a i stvaranja tromboze, što bi moglo biti povezano s cirkulirajućim mjehurićima zraka. Zračna embolija može uzrokovati opstrukciju krvnih žila i oštećenje unutarnje površine njihovih stijenki i potaknuti trombo-upalne odgovore.
Smjernice i preporuke za ronjenje s bocom i VTE
Nakon izliječenog akutnog tromboflebitisa može se roniti bez posebnih ograničenja. Prema većini smjernica, ronjenje nije kontraindicirano nakon nedavne epizode VTE. Undersea and Hyperbaric Medical Society UHMS) i Divers Alert Network (DAN) predlažu procjenu od slučaja do slučaja, uzimajući u obzir posljedice i osobni rizik od recidiva.
Koliki je rizik od krvarenja povezanog s ronjenjem i antikoagulansima?
Antikoagulacija je kamen temeljac liječenja VTE dramatično smanjujući rizik od ranog recidiva i smrti. No, predstavlja li antikoagulantna terapija kontraindikaciju za ronjenje? Ronjenje može dovesti do brojnih situacija koje mogu povećati rizik od krvarenja: fizičke traume tijekom ronjenja, ronilačke ozljede unutarnjeg uha, barotrauma pluća ili pritisak ronilačke maske na lice. Nadalje, krvarenje povezano s antikoagulansima, kao što je spontana epistaksa (krvarenje iz nosa), može oslabiti vid ronioca i ugroziti ronjenje. Ozbiljna krvarenja tijekom ronjenja mogu se pogrešno zamijeniti s DCS-om ili barotraumom pluća zbog potencijalne sličnosti simptoma i stoga mogu utjecati na pravilnu dijagnozu i liječenje.
Oralni antikoagulansi koji općenito ne zahtijevaju terapijski nadzor sada se sve više propisuju za VTE . Obično su povezani s manjim brojem velikih krvarenja, ali u literaturi nema dostupnih podataka koji procjenjuju njihov rizik u kontekstu ronjenja. Nema dovoljno dostupnih dokaza za davanje konačne preporuke o upotrebi oralnih antikoagulansa tijekom ronjenja.
Zaključak
Nema razloga za prestanak ronjenja nakon izliječenog akutnog tromboflebitisa površnih vena. Nema uvjerljivih dokaza koji podupiru izravnu vezu između VTE i ronjenja. Nema uvjerljivih dokaza koji upućuju na to da ronjenje aktivira koagulacijski sustav ili značajno povećava rizik od tromboze. Čini se da je DCS bio glavni faktor koji je doprinio VTE u svim prijavljenim slučajevima, posebno gastrointestinalni VTE.
Nakon akutne PE liječnici bi trebali razmotriti ozbiljnost PE i procijeniti bolesnike tri do šest mjeseci nakon akutne epizode kako bi procijenili postojanost (ili novu pojavu) i ozbiljnost dispneje i/ili funkcionalnih ograničenja te kako bi pregledali moguće znakove rekurentne VTE, ili komplikacija krvarenja zbog antikoagulacije.
Preporučuje se najmanje mjesec dana nakon akutne epizode PE prije nego što se asimptomatskim pacijentima na antikoagulantnoj terapiji razmotri dopuštanje ronjenja. To je u skladu s tipičnim vremenskim okvirom za povlačenje simptoma i razdobljem tijekom kojeg se javlja većina recidiva VTE i komplikacija krvarenja.
Bolesnike s anamnezom PE-a idealno bi trebalo pregledati specijalist za trombozu zbog plućnih posljedica i post-PE-sindroma. Dodatno, pacijentovu toleranciju na terapiju antikoagulansima treba procijeniti prije nastavka.
Više o ovoj temi i ostalim temama vezanim za medicinu ronjenja potražite u Medicinskom priručniku za ronioce.
Dr. Mario Franolić je specijalist hitne medicine, liječnik podvodne i hiperbarične medicine, mentor u Zavodu za podvodnu i hiperbaričnu medicinu KBC Rijeka i pripadnik HGSS-a sa zvanjem gorskog spašavatelja te instruktor Komisije za medicinu spašavanja HGSS-a.